کاردیولوژی
کاردیولوژی (به انگلیسی: Cardiology) (از یونانی καρδίᾱ با تلفظ kardiā به معنای قلب و -λογία با تلفظ logy- به معنای "مطالعه") یا قلب شناسی شاخه ای از پزشکی است که با اختلالات قلب و برخی از بخش های دستگاه گردش سروکار دارد. این شاخه شامل تشخیص پزشکی و درمان نقص های مادرزادی قلب، بیماری سرخرگ کرونری، نارسایی قلبی، بیماری دریچه قلب و الکتروفیزیولوژی میباشد. به پزشکانی که در این شاخه از پزشکی تخصص پیدا می کنند کاردیولوژیست می گویند، که تخصصی از طب داخلیست. به کاردیولوژیست هایی که در بخش اطفال کار می کنند، کاردیولوژیست اطفال می گویند. پزشکانی که در جراحی قلب تخصص دارند جراحان کاردیوتوراسیک یا جراحان قلب می گویند که شاخه ای از جراحی عمومی است.
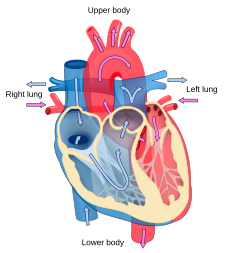 نمودار جریان خون قلب انسان. مؤلفه های آبی رنگ، نشانگر مسیرها خون کم-اکسیژن، و مؤلفه های قرمز رنگ نشانگر مسیرهای خون اکسیژندار می باشد. | |
| دستگاه | قلبی-عروقی |
|---|---|
| زیرشاخه(ها) | مداخلهای، هستهای |
| بیماریهای مهم | بیماری قلبی، بیماری قلبی-عروقی، تصلب شرایین، بیماری ماهیچه قلب، فشار خون بالا |
| آزمایشهای مهم | آزمایشهای خونی، و مطالعات الکتروفیزیولوژی، تصویربرداری قلب، ECG، اکوکاردیوگرام، تست ورزش |
| متخصص | کاردیولوژیست |
| واژهنامه | واژهنامه پزشکی |
| پیشه | |
|---|---|
| نامها |
|
نوع پیشه | تخصص |
زمینههای فعالیت | پزشکی، جراحی |
| توصیف | |
تحصیلات موردنیاز |
|
زمینه کاری | بیمارستانها، درمانگاهها |
گرچه که دستگاه قلبی-عروقی به طور لاینفکی به خون ارتباط دارد، کاردیولوژی نسبتاً دغدغه دانش خون شناسی و بیماری های مربوط به آن را ندارد. مشخصاً استثنائاتی نیز از خون شناسی وجود دارد که بر روی عملکرد قلب اثرگذار است، همچون آزمایشهای خون (اغتشاشات الکترولیتی، تروپونینها)، کاهش ظرفیت انتقال اکسیژن (کمخونی، شوک کمشدن حجم خون) و اختلالات انعقاد خون.
تخصصها
ویرایشتمام کاردیولوژیستها اختلالات قلبی را مطالعه می کنند، اما مطالعه قلب اطفال و بزرگسالان از مسیرهای آموزشی جداگانه ای می گذرند. لذا، کاردیولوژیست بزرگسالان (که اغلب به آن صرفاً کاردیولوژیست می گویند) آموزش های لازم برای مراقبت از اطفال را ندیده اند، همچنین کاردیولوژیست کودکان آموزش لازم جهت مراقبت از بیمار قلبی بزرگسال را ندیده است. جنبه های جراحی در کاردیولوژی گنجانده نشده و مربوط به شاخه جراحی کاردیوتوراسیک (یا جراحی قلب-سینه) است. به عنوان مثال، جراحی میانبر (بایپس) سرخرگ کورونری (CABG)، میانبر قلبی-ریوی و تعویض دریچه، فرآیند های جراحی اند که توسط جراحان انجام می گردند نه کاردیولوژیست ها. با این حال، قرار دادن استنت و ضربان ساز توسط کاردیولوژیست ها صورت می پذیرد.
کاردیولوژی بزرگسالان
ویرایشکاردیولوژی بزرگسالان شاخه ای تخصصی از طب داخلی است. برای کاردیولوژیست شدن در ایالات متحده، یک دوره دستیاری سه ساله طب داخلی و به دنبال آن دوره سه ساله فلوشیپ در کاردیولوژی می آید. امکان متخصص شدن بیشتر در شاخه های فرعی تر تخصصی نیز امکان پذیر است. شاخه های فرعی تخصصی شناخته شده توسط ACGME در ایالات متحده این مواردند: الکتروفیزیولوژی قلبی، اکوکاردیوگرافی، کاردیولوژی مداخله ای و کاردیولوژی هسته ای. تخصص های فرعی شناخته شده توسط AOABOS در ایالات متحده شامل الکتروفیزیولوژی قلبی بالینی و کاردیولوژی مداخله ای می باشند.[۱][۲] در حالی که در هند، یک شخص باید سه سال دوره دستیاری در پزشکی عمومی یا اطفال را بعد از M.B.B.S طی کرده و سپس سه سال دستیاری در کاردیولوژی D.M/DNB را در کاردیولوژی طی نماید.
بر اساس Doximity، کاردیولوژیست های بزرگسالان حدوداً به طور میانگین در ایالات متحده دارای درآمد $۴۳۶٬۸۴۹ می باشند.[۳]
الکتروفیزیولوژی قلبی
ویرایشالکتروفیزیولوژی قلبی علمی است که به روشن شدن، تشخیص و درمان فعالیت های الکتریکی قلب می پردازد. این عنوان را اغلب برای توصیف مطالعه روی پدیده های تهاجمی (درونقلبی یا اینتراکاردیاک) چون ثبت فعالیت های خود به خودی توسط کاتتر به علاوه پاسخ های قلبی به محرک الکتریکی برنامه ریزی شده (PES) به کار می برند. این مطالعات اغلب برای ارزیابی آریتمی های پیچیده، شفاف سازی نشانگان، ارزیابی نوار قلب غیر طبیعی، ارزیابی ریسک توسعه آریتمی در آینده و طراحی درمان به کار می روند. این فرآیند ها به طور فزاینده ای از روش های درمانی (معمولاً به کمک حذف با بسامد رادیویی یا حذف با سرما) به علاوه فرآیندهای تشخیصی و پیشآگهی استفاده می کنند. دیگر روش های درمانی که در این شاخه مورد استفاده واقع می شوند شامل داروهای ضد آریتمی و کاشتن ضربان ساز و کاردیوورتر-دفیبریلاتور قابل کاشت (AICD) می باشد.[۴][۵] مطالعه الکتروفیزیولوژی قلب (EPS) اغلب به اندازه گیری پاسخ میوکاردیوم آسیب دیده یا دچار آسیب ماهیچه شده به PES، تحت رژیم دارویی خاص می پردازد. بدین طریق EPS به ارزیابی احتمال موفقیت آن رژیم دارویی در پیش گیری از تاکیکاردی بطنی (VT) یا فیبریلاسیون بطنی (VF) در آینده می پردازد. برخی اوقات، یک سری از آزمایشهای دارویی EPS باید صورت پذیرد تا کاردیولوژیست یکی از آن ها را که به بهترین شکل از پیشرفت VT یا VF پس از PES کاسته یا آن را متوقف می کند، برای درمان طولانی مدت انتخاب نماید. چنین مطالعاتی ممکن است در حضور ضربان ساز قلبی یا AICD که به تازگی کاشته یا تعویض شده نیز صورت پذیرد.[۴]
الکتروفیزیولوژی قلبی بالینی
ویرایشالکتروفیزیولوژی قلبی بالینی، شاخه تخصصی پزشکی از کاردیولوژی است که به مطالعه و درمان اختلالات ضرباهنگ (ریتم) قلب می پردازد. کاردیولوژیست هایی که در این شاخه تخصص دارند را اغلب الکتروفیزیولوژیست می نامند. الکتروفیزیولوژیست ها در ارتباط با مکانیسم، عملکرد و کارایی فعالیت های الکتریکی قلب آموزش دیده اند. الکتروفیزیولوژیست ها با دیگر کاردیولوژیست ها و جراحان قلب به صورت تنگاتنگ همکاری کرده تا برای اختلالات ضربآهنگ (آریتمی) قلب درمانی پیدا کرده یا در پیدا کردن درمان کمک کنند. آن ها برای اعمال عملیات جراحی و مداخله ای برای درمان آریتمی ها آموزش دیده اند.
تبدیل شدن به الکتروفیزیولوژیست، نیازمند ۷ الی ۸ سال آموزش در دانشکده های پزشکی (در امریکا) می باشد. سه سال دستیاری طب داخلی، سه سال فلوشیپ کاردیولوژی بالینی و یک الی دو سال (در بسیای از موارد) الکتروفیزیولوژی بالینی.
کاردیوجریاتریکس
ویرایشکاردیوجریاتریکس، یا قلبشناسی افراد سالمند، شاخه ای از کاردیولوژی و پیرپزشکی است که با اختلالات قلبی-عروقی در افراد سالمند سروکار دارد.
اختلالات قلبی چون بیماری سرخرگ کرونری، شامل سکته قلبی، نارسایی قلبی، آسیب ماهیچه قلبی و آریتمی هایی چون فیبریلاسیون دهلیزی رایج بوده و جزو علل اصلی مرگ و میر افراد سالمند است.[۶][۷] اختلالات عروقی چون تصلب شرایین و بیماری سرخرگی پیرامونی موجب مرگ و میر و عوارض قابل توجهی در افراد مسن می گردد.[۸][۹]
اکوکاردیوگرافی
ویرایشاکوکاردیوگرافی از فراصوت داپلر جهت تصویر برداری استاندارد دو-بعدی و سه-بعدی از قلب استفاده می کند.
اکوکاردیوگرافی بهطور مداوم جهت تشخیص، مدیریت و پیگیری وضعیت هر بیمار یا هر شخص مشکوک یا افرادی که بیماری قلبی آن ها محرز شده است، مورد استفاده قرار می گیرد. این آزمایش، یکی از گسترده ترین آزمایش های تشخیصی در کاردیولوژی می باشد. از این آزمایش می توان برای ارائه اطلاعات غنی و مفیدی شامل اندازه و شکل قلب (تعیین اندازه اتاقک داخلی قلب)، ظرفیت پمپاژ، موقعیت و وسعت هرنوع آسیب بافتی استفاده کرد. اکوکاردیوگرام (تصویر ایجاد شده از اکوکاردیوگرافی) نیز به پزشکان برای تخمین عملکرد قلب چون محاسبه خروجی قلبی، کسر برونزنی و عملکرد دیاستولی (این که آیا قلب به خوبی استراحت می کند یا نه) کمک می کند.
اکوکاردیوگرافی می تواند جهت تشخیص کاردیومیوپاتی هایی (آسیب ماهیچه قلبی) چون کاردیومیوپاتی هایپرتروفیک (ضخیم شدگی بخشی از قلب)، کاردیومیوپاتی گشادی قلب و بسیاری از موارد دیگر مفید واقع شود. استفاده از اکوکاردیوگرافی می تواند در بررسی دردهای قفسه سینه یا نشانه های مرتبط با آن نیز کمک کرده و تعیین کند که به بیماری قلبی مرتبط اند یا خیر. بزرگترین فایده ی اکوکاردیوگرافی تهاجمی نبودن آن است (یعنی برای استفاده از آن نیاز به ایجاد شکاف پوستی یا وارد کردنش به حفره های بدن نیست) و این که هیچ ریسک یا عوارض جانبی ندارد.
کاردیولوژی تداخلی
ویرایشکاردیولوژی تداخلی، شاخه ای از کاردیولوژی است که به طور تخصصی با درمان کاتتر محور بیماری های قلبی ساختاری سروکار دارد. تعداد کثیری از فرآیندها را می توان توسط کاتتر روی قلب اعمال کرد. در این فرآیند ها اغلب غلاف را داخل سرخرگ رانی قرار داده (اما در عمل، هر سرخرگ یا سیاهرگ پیرامونی) و قلب را تحت تصویرسازی اشعه ایکس (معمولاً به آن فلوئوروسکوپی می گویند) کانولا می کنند.
فواید اصلی استفاده از کاردیولوژی تداخلی یا رهیافت رادیولوژی، اجتناب از زخم، درد و بازیابی طولانی مدت پس از جراحی می باشد. به علاوه، فرآیند کاردیولوژی داخلی آنژیوپلاستی اولیه، اکنون استاندارد طلایی مراقبت از سکته قلبی حاد است. هنگامی که بخش هایی از دستگاه عروقی توسط تصلب شرایین مسدود شده باشد، از این فرآیند می تواند به صورت فعالانه انجام گردد. کاردیولوژیست این غلاف را در طول دستگاه عروقی نخ-کشی می کند تا به قلب دسترسی پیدا کند. این غلاف بالون و شبکه سیمی بسیار نازکی اطراف آن دارد، به گونه ای که اگر کاردیولوژیست مانع یا تنگی را پیدا کرد با بزرگ کردن بالون در محل انسداد دستگاه عروقی پلاک را به سمت دیواره عروقی تخت یا فشرده می کند. هرگاه این فرآیند تکمیل شد، استنتی به عنوان اسکلت باز نگهدارنده عروق به صورت دائمی در محل قرار می گیرد.
کاردیولوژی پیشگیرانه و توانبخشی قلب
ویرایشاخیراً، به دلیل افزایش بیماری های قلبی-عروقی در سنین پایین تر، تمرکز به تدریج به سمت کاردیولوژی پیشگیرانه حرکت کرده است. بر اساس آمار سازمان جهانی بهداشت ۳۷٪ از تمام مرگ و میر ها به علت بیماری های قلبی-عروقی زودرس اند که از بین آن ها ۸۲٪ شان در کشورهای کم درآمد یا با درآمد میانی قرار داشتند.[۱۰] کاردیولوژی بالینی یک تخصص جنبی از کاردیولوژی است که به دنبال کاردیولوژی پیشگیرانه و توانبخشی قلب می باشد. کاردیولوژی پیشگیرانه هم با معاینههای پیشگیرانه منظم و غیر تهاجمی، بهخصوص با انجام نوار قلب، تست های تنش، آزمایشهای لیپید و آزمایش های عمومی فیزیکی سروکار دارد تا هرگونه بیماری قلبی-عروقی را در سنین پایین تشخیص دهد، در حالی که توانبخشی قلبی یک شاخه نوظهور در کاردیولوژی است که به افراد کمک می کند تا توانایی های عمومی و زندگی عادیشان را بعد از یک حادثه قلبی-عروقی مجدداً بازیابند. یکی از شاخه های جنبی کاردیولوژی پیشگیرانه، کاردیولوژی ورزش است.
کاردیولوژی اطفال
ویرایشهلن بی. توسیگ را به عنوان بنیانگذار کاردیولوژی اطفال می شناسند. او از طریق کار بر روی تترالوژی فالوت شناخته شده، این بیماری یکی از نقصهای مادرزادی است که در آن خون اکسیژندار و بدون اکسیژن مخلوط شده و همزمان وارد دستگاه گردشی شده که ناشی از نقص دیواره بینبطنی (VSD)، دقیقاً زیر آئورت می باشد. این شرایط موجب می گردد تا اطفال ته-رنگ آبی پیدا کنند که به آن رنج کبود (سیانوزیز) گفته شده و موجب کمبود اکسیژن رسانی به بافت ها یا هیپوکسمیا می گردد. او با آلفرد بلالک و ویوین توماس در بیمارستان جانز هاپکینز کار کرد، در آنجا روی سگ ها آزمایش کردند تا متوجه شوند که چگونه می توان این "بچههای آبی" را با عمل جراحی درمان کنند. آن ها در نهایت متوجه شدند که با بازپیوندی (آناستوموسیس) سرخرگ سیستمی به سرخرگ ششی می توان این بیماری را درمان کرد و نامش را شانت بلالک-توسیگ نام نهادند.[۱۱]
تترالوژی فالوت، آترزی ریوی، خروجی دوتایی بطن راست، جابجایی سرخرگهای بزرگ، تنه مشترک شریانی، و ناهنجاری ابشتین، بیماری های قلبی مربوط به رنج کبود (یا سیانوتیک) است که در آن خون نوزاد به دلیل نقص قلبی، به میزان کافی و مؤثر اکسیژن دهی نمی شود.
تترالوژی فالوت
ویرایشتترالوژی فالوت رایج ترین بیماری قلبی مادرزادی است که از هر ۱۰۰۰ نوزاد متولد شده در ۱-۳ تا از آن ها بروز می کند. علت این بیماری نقص دیواره بینبطنی (VSD) و ابطال آئورتی (Overriding Aorta) است. ترکیب این دو نقص موجب میانبر زدن خون کم-اکسیژن به قسمت چپ قلب شده و از رفتن بخشی از خون به ریه ها جلوگیری کرده و بدین طریق خون دوباره قبل از ریه به دستگاه گردشی باز می گردد. در این حالت اغلب برای اصلاح گردش خون از شانت بلاک-تاوسینگ تغییریافته استفاده می کنند. این عمل توسط قراردادن پیوندی بین سرخرگ زیرترقوهای و سرخرگ ششی هم-سمت (ایپسیلترال، اصطلاحی در کالبدشناسی به معنای قرار گرفته در همان سمت) جهت بازگرداندن جریان خون صحیح صورت می پذیرد.
پانویس
ویرایش- ↑ "Cardiologists in Delhi NCR". Full Details Information. 26 March 2019.
- ↑ "Specialties & Subspecialties". American Osteopathic Association. Archived from the original on 2015-08-13. Retrieved 23 September 2012.
- ↑ Hamblin, James (January 27, 2015) What Doctors Make. theatlantic.com
- ↑ ۴٫۰ ۴٫۱ Fauci, Anthony, et al. Harrison's Textbook of Medicine. New York: McGraw Hill, 2009.
- ↑ Braunwald, Eugene, ed. Heart Disease, 6th edition. Philadelphia: Saunders, 2011.
- ↑ "Trends in Causes of Death among Older Persons in the United States" (PDF).
- ↑ Dodson JA (September 2016). "Geriatric Cardiology: An Emerging Discipline". Canadian Journal of Cardiology. 32 (9): 1056–1064. doi:10.1016/j.cjca.2016.03.019. PMC 5581937. PMID 27476988.
- ↑ Golomb Beatrice A.; Dang Tram T.; Criqui Michael H. (2006-08-15). "Peripheral Arterial Disease". Circulation. 114 (7): 688–699. doi:10.1161/CIRCULATIONAHA.105.593442. PMID 16908785. S2CID 5364055.
- ↑ Yazdanyar, Ali; Newman, Anne B. (2010-11-01). "The Burden of Cardiovascular Disease in the Elderly: Morbidity, Mortality, and Costs". Clinics in Geriatric Medicine. 25 (4): 563–vii. doi:10.1016/j.cger.2009.07.007. ISSN 0749-0690. PMC 2797320. PMID 19944261.
- ↑ "Cardiovascular diseases (CVDs)". www.who.int (به انگلیسی). Retrieved 2019-05-14.
- ↑ Murphy, Anne M. (2008-07-16). "The Blalock-Taussig-Thomas Collaboration". JAMA. 300 (3): 328–30. doi:10.1001/jama.300.3.328. ISSN 0098-7484. PMID 18632547.
- مشارکتکنندگان ویکیپدیا. «Cardiology». در دانشنامهٔ ویکیپدیای انگلیسی.
منابع
ویرایش- Braunwald, Eugene, ed. (2019). Braunwald's Heart Disease:A Textbook of Cardiovascular Medicine. Elsevier. ISBN 978-0-323-46299-0.
- Ramrakha, Punit; Hill, Jonathan, eds. (2012). Oxford Handbook of Cardiology (2nd ed.). Oxford University Press. ISBN 978-0-19-964321-9.